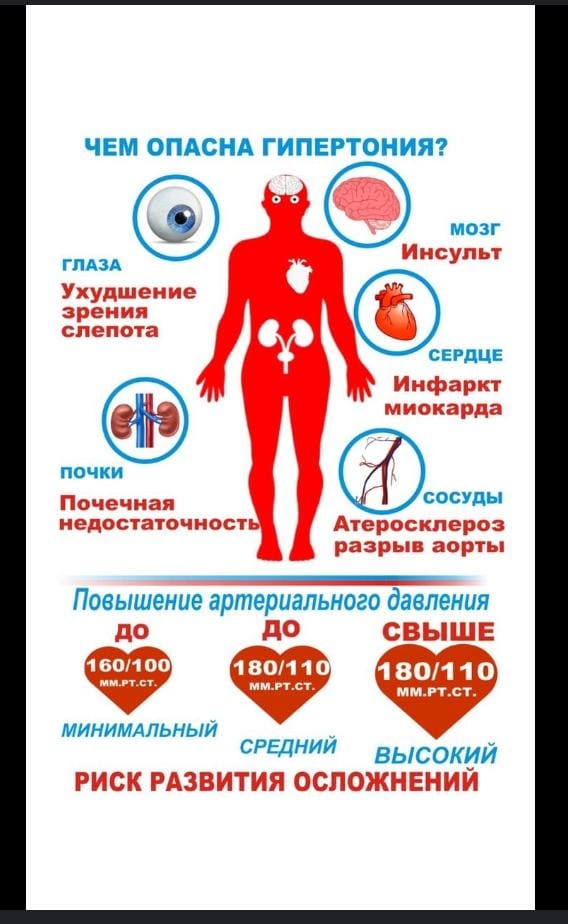


Артериальная гипертензия – это хронически протекающее заболевание, характерным признаком которого является повышенное артериальное давление.Это наиболее частая патология среди заболеваний сердечно-сосудистой системы. В группе риска люди старше 40 лет, основную часть составляют женщины среднего и пожилого возраста. Мужчины также подвержены гипертонической болезни, у них заболевание протекает тяжелее. Повышенное давление сопровождается склонностью к образованию бляшек на стенках сосудов, в результате чего может развиться инфаркт миокарда, ИБС, нарушения мозгового кровообращения.
Причины развития гипертонии
Артериальное давление может повышаться даже у здоровых людей. Подобное происходит под влиянием эмоционального перенапряжения. При прогрессировании артериальной гипертензии уровень давления может быть высоким и требует медикаментозного лечения.
Основным фактором развития патологии считается нарушение работы симпатической нервной системы, из-за постоянного раздражения которой развивается нарушение регулирующих процессов, и могут пострадать все жизненно-важные системы организма (эндокринная, сердечно-сосудистая, мочевыделительная).
К развитию гипертонии приводят следующие факторы:
- нервное перенапряжение в течение длительного времени;
- недостаток физической активности;
- повышенная масса тела;
- вредные привычки (курение, злоупотребление спиртными напитками или энергетиками);
- нерациональное питание, когда в меню преобладают жирные, жареные, соленые, острые, мучные, сладкие блюда;
Отягощенная наследственность по сердечно-сосудистым заболеваниям;
- Возраст.
- Признаки болезни
Симптоматика зависит от стадии гипертонии. Согласно Международной классификации заболевание подразделяется на три степени, три стадии и четыре степени риска. Артериальная гипертензия по степени различается по показателям артериального давления. Стадия зависит от наличия факторов сердечно-сосудистого риска и сопутствующих заболеваний.
Первая (I). Уровень давления повышенный, но показатели приходят в норму после кратковременного отдыха или приема простых гипотензивных препаратов. Внутренние органы при этом не страдают.
Вторая (II). помимо повышенного уровня артериального давления отмечаются изменения в сердце, почках, сосудах глаз.
Третья (III). В этой стадии давление часто находится на критическом уровне. На стенках кровеносных сосудов могут появиться склеротические бляшки.
Клиническая картина гипертонической болезни неспецифична : жалобы на головную боль, дискомфорт в области сердца, тяжесть в области затылка, головокружение, нарушение зрение, чувство нехватки воздуха, тахикардия.
Прогноз при гипертонии может быть неблагоприятный, отсутствие лечения ухудшает качество жизни и может сократить ее продолжительность.
Группы риска
Гипертонии подвержены в той или иной степени все люди, независимо от пола, возраста и социального положения. Можно выделить три группы наиболее часто встречающихся негативных факторов, способных спровоцировать развитие болезни:
Наследственная предрасположенность. Сюда относятся все люди, у которых ближайшие родственники страдали гипертонией и/или другими заболеваниями сердечно-сосудистой системы.
Обстоятельства, поддающиеся контролю. Курение, употребление алкоголя, стрессы, повышенная масса тела, низкая физическая активность, питание, режим дня – все это под силу изменить. Но если человек не пытается контролировать свой образ жизни, то риск перехода гипертонии в хроническую стадию возрастает.
Сопутствующие хронические заболевания. Вероятность развития гипертонии значительно увеличивается при наличии: избыточного веса, ожирения, метаболического синдрома, сахарного диабета.
Диагностика заболевания
Для уточнения диагноза пациенту назначают общий и биохимический анализ крови и мочи. Кроме этого, показаны следующие исследования:
- измерение АД в динамике;
- электрокардиограмма;
- УЗИ сердца, почек;
- холтеровское мониторирование;
- проведение пробы с нагрузкой.
Дополнительно могут быть назначены УЗИ органов брюшной полости, электроэнцефалограмма, , компьютерная томография почек и надпочечников.
Помимо коррекции образа жизни необходимо регулярно посещать кардиолога с целью профилактики или контроля над течением заболевания.