Холецистит
Что такое?
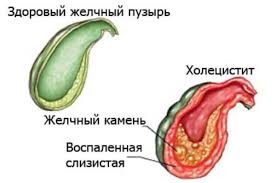
Холецистит – воспалительное поражение стенок желчного пузыря. Заболевание считается одним из самых часто встречающихся в гастроэнтерологии. Согласно статистическим сведениям, около 20% взрослого населения сталкиваются с болезнью. Среди пациентов преобладают женщины старше 40 лет.
Холецистит связывают с нарушениями моторики желчевыводящих путей и изменением свойств желчи. Застойные явления провоцируют повышение внутрипузырного давления, в результате чего нарушается кровоснабжение стенок органа. Это провоцирует их воспаление, снижение сократимости, экссудативные процессы, угасание защитных функций.
Лечением данного заболевания занимается:
Гепатолог Гастроэнтеролог Хирург
О заболевании
В условиях высокого внутрипузырного давления инфекции проще проникнуть в стенки. Воспалительные изменения усугубляется, что в свою очередь дополнительно повышает внутрипузырное давление. Ишемия тканей является благоприятным условием для некротических, язвенных, гнойных изменений стенок. Повреждение органа чревато перитонитом и летальным исходом.
Виды холецистита
В зависимости от происхождения холецистит может быть:
- калькулезный: вызван изменениями свойств желчи, образованием конкрементов и перекрытием протоков камнями;
- некалькулезный: воспаление обусловлено проникновением паразитов в пузырь, нарушениями ферментной активности, сосудистыми заболеваниями и недостаточностью кровоснабжения стенок.
Исходя из особенностей течения заболевания, выделяют 2 формы холецистита:
- острая: характеризуется интенсивными симптомами, выраженными признаками интоксикации и воспалительного процесса;
- хроническая: характеризуется волнообразным течением с периодами обострения и ремиссии; симптоматика, зачастую, выражена неярко.
Еще одна классификация холецистита основана на типе воспалительного процесса. Выделяют следующие виды:
- катаральный: характеризуется выраженным отеком стенок, экссудацией, сужением протоков;
- флегмонозный: сопровождается гнойными изменениями;
- гангренозный: провоцирует некротизацию (омертвение) тканей;
- деструктивный: характеризуется появлением язвенных дефектов и перфорацией стенок органа.
Исходя из тяжести симптомов, хронический холецистит может протекать в трех формах.
- Легкая. Обострения возникают до 2 раз в году, сопровождаются умеренным болевым синдромом, который купируется самостоятельно. Симптоматика присутствует не более 2 недель.
- Среднетяжелая. Заболевание обостряется 3 раза в год, сопровождается интенсивным болевым и диспептическим синдромами, которые присутствуют в течение 3-4 недель. Сопровождается нарушениями в работе печени.
- Тяжелая. Обострения чаще 3 раз в год, продолжительностью более месяца, с яркими проявлениями. Консервативное лечение малоэффективно. Сопровождается гепатитом и панкреатитом.
Симптомы холецистита
Острый холецистит сопровождается характерными яркими признаками:
- приступообразными болями в правом боку (отдают в плечо, ключицу);
- слабостью;
- потливостью;
- нарушениями сна;
- отрыжкой с горечью;
- тошнотой и рвотой (с желчью);
- повышением температуры тела;
- ознобом.
При калькулезной форме, когда нередко развивается закупорка протоков конкрементами, возможна желтуха (пожелтение кожи, слизистых, склер). Обострения провоцируют погрешности в питании, стрессы, значительные физические нагрузки и чрезмерное употребление алкоголя.
При хронической форме заболевания в фазе ремиссии симптомы отсутствуют. Некоторые пациенты жалуются на периодические тупые боли в правом подреберье, нарушения стула, метеоризм. Стадия обострения хронического холецистита сопровождается симптомами, схожими с острой формой.
Причины холецистита
В механизме развития заболевания основное место занимают застойные явления в желчном пузыре. Холестаз возникает на фоне следующих причинных факторов.
- Желчно-каменная болезнь. Вязкая желчь хуже отходит. Конкременты провоцируют травмы стенок и их чрезмерное растяжение, иногда закупоривают просвет пузыря.
- Врожденные особенности. При наличии перегибов, спаек, патологического сужения нарушается дренаж желчи, и появляются застои.
- Дискинезия. Дисфункция желчевыводящих путей провоцирует неполноценное опорожнение пузыря, а также образование камней.
При холестазе формируются идеальные условия для проникновения и размножения микроорганизмов в пузыре. Патогены (бактерии, паразиты) могут попадать в орган из кишечника. Реже болезнетворные микробы проникают вместе с током крови или лимфы из отдаленных очагов хронического воспаления.
Вероятность развития холецистита выше для женщин в период беременности и в период наступления климакса. В группу риска также входят люди с неправильными пищевыми привычками, злоупотребляющие алкоголем и курящие.
Диагностика заболевания
Предварительный диагноз гастроэнтеролог ставит на основании жалоб пациента, данных анамнеза и результатов физикального осмотра. Комплексное обследование позволяет определить причины и тип холецистита, что необходимо для подбора эффективной тактики лечения. Лабораторная диагностика включает:
- общий анализ крови (для оценки масштабов воспаления);
- «биохимию» (для оценки состояния других внутренних органов);
- микроскопическое исследование желчи (для определения ее свойств и выявления возбудителя воспаления).
Основным инструментальным методом диагностики является УЗИ желчного пузыря. Во время обследования врач оценивает размеры органа, состояние стенок и окружающих тканей, наличие конкрементов, проходимость протоков. При низкой информативности ультразвуковой диагностики проводят компьютерную томографию с контрастированием, которая позволяет досконально изучить желчный пузырь и близлежащие органы, объемы воспалительных и ишемических процессов.
Методы лечения холецистита
Выбор метода лечения холецистита у взрослых мужчин и женщин зависит от исходной причины заболевания, выраженности симптомов, наличия или отсутствия признаков поражения других органов, в частности, поджелудочной железы. Все мероприятия направлены на подавление воспаления, улучшение оттока желчи и профилактику рецидивов патологии. В сложных случаях, когда есть угроза жизни пациента, или консервативное лечение оказывается неэффективным, проводят хирургическую операцию.
Консервативное лечение холецистита
В острый период проводится стационарная терапия под наблюдением гастроэнтеролога. Врач назначает обезболивающие, противовоспалительные, спазмолитические и антибактериальные средства. После купирования острого воспаления показаны препараты, нормализующие свойства и отток желчи, повышающие тонус стенок пузыря, витаминные комплексы. В комплексной терапии, направленное на быстрое и полноценное выздоровление, применяют физиотерапевтические методики:
- индуктометрию;
- электрофорез;
- ультразвуковую терапию;
- минеральные ванны;
- грязелечение;
- тепловые аппликации.
Для купирования воспалительного процесса большая роль отводится диете, которая подразумевает частое употребление пищи небольшими порциями. Из рациона исключают алкоголь, все вредные продукты (соусы, фастфуд, сладости). Для достижения стабильной ремиссии рекомендуется употребление минеральных вод. При хронической форме пациент должен постоянно придерживаться диеты и дважды в год обследоваться.
Хирургическое лечение холецистита
Хронический калькулезный холецистит, а также бескаменная форма с высоким риском осложнений, требуют оперативного лечения. Холецистэктомию (удаление желчного пузыря) могут проводить классическим «открытым» способом или посредством лапароскопии. Малотравматичные лапароскопические операции подразумевают доступ через несколько проколов передней брюшной стенки. Врачи проводят ревизию желчного пузыря и окружающих органов с помощью оптического приспособления, после чего удаляют пузырь. Малотравматичные операции обеспечивают хороший косметический результат, малые кровопотери и снижают риск осложнений в послеоперационный период. Кроме того, после таких вмешательств пациент покидает стационар уже через 2-3 дня, а период восстановления проходит достаточно быстро.
Профилактика холецистита
Чтобы предотвратить холецистит или его обострения, необходимо придерживаться основ рационального питания и отказаться от вредных привычек. Немаловажными мерами являются активный образ жизни, своевременное лечение инфекционных заболеваний, избегание стрессов и повышение стрессоустойчивости.
Пациентам с уже диагностированной патологией следует регулярно проходить профилактические обследования. Особое внимание здоровью важно уделять в осенне-весенний период, когда нередко обостряются хронические заболевания.
Реабилитация после холецистита
В послеоперационный период запрещены физические нагрузки, употребление алкоголя, подъем тяжестей. На месяц необходимо отказаться от бани, сауны, купания в открытых водоемах. Для нормализации выделения желчи следует употреблять назначенные врачом лекарства, а также соблюдать диету.